
ALERGIAS, A DOENÇA DA PRIMAVERA
DOENÇAS E TRATAMENTOS
Tupam Editores
A alergia é o resultado de uma resposta inadequada e excessiva do sistema imunológico a substâncias normalmente inofensivas, mas estranhas a determinados organismos, ou seja uma hipersensibilidade a um estímulo externo específico. As substâncias capazes de desencadear este tipo de respostas são designados por alérgenos ou alergénios. O sistema imunitário humano possui uma espécie de base de dados onde estão registados os alérgenos seus conhecidos e o tipo de resposta a dar, sempre que os deteta.
Embora sejam mais comuns nas crianças, as manifestações podem ocorrer em qualquer altura da vida e em qualquer idade e pode mesmo reaparecer anos mais tarde, após a sua remissão.
Segundo a Sociedade Portuguesa de Alergologia e Imunologia Clínica (SPAIC), cerca de 22% das crianças europeias sofrem de um dos vários tipos de alergia, havendo indicações de que as alergias alimentares, em particular, têm vindo a aumentar.

Relativamente às alergias ao pólen, as mais comuns, desde 2002 que a SPAIC tem vindo a disponibilizar um serviço público inovador e gratuito através de um Boletim Polínico de ajuda, que tem por objetivo manter a população informada sobre os níveis de pólen mais frequentes nas várias regiões do país, por forma a prevenir a exposição.
O Boletim, disponível online, tem atualização semanal e conta com a colaboração de biólogos da Universidade de Évora, que em parceria com a Indústria Farmacêutica, procedem à recolha e tratamento de dados que quantificam os pólenes mais frequentes em várias áreas do território nacional, divulgando para cada zona do país, os três pólenes clinicamente mais prevalentes.
Em Portugal, a produção de pólenes está a aumentar e as pessoas mais sensíveis começam a sentir os sintomas de alergias cada vez mais cedo, revela um estudo nacional que avaliou as mudanças registadas nesta área nos últimos 12 anos.
Segundo o coordenador da Rede de Aerobiologia da SPAIC, Carlos Nunes, os resultados de um estudo recente intitulado "Avaliação Aerobiológica durante 12 anos em Portugal" mostraram que as alterações climáticas estão a alterar o período de polinização e "começa a haver uma polinização mais cedo". Para sobreviverem e manterem as espécies, as plantas estão a alargar o período de polinização, mas também a aumentar a quantidade de pólenes produzidos, o que faz com que as pessoas mais sensíveis sintam mais cedo e durante mais tempo os sintomas de alergia aos pólenes, potenciando as rinites alérgicas.
O estudo, que apenas analisa a situação em Portugal Continental, vai ser tornado público este ano e, em 2017, deverá ser conhecida uma outra pesquisa que inclui as regiões autónomas da Madeira e dos Açores.
Embora de forma tímida, a Primavera chegou à maioria dos países desenvolvidos! Com ela começaram também a chegar as paletas de cores, a temperatura amena, o bom tempo e o regresso das aves migratórias como as andorinhas. Porém, trouxe, igualmente as alergias nasais, uma das sintomatologias mais incómodas para o mundo civilizado, que se repete ano após ano com as chamadas doenças da Primavera.
Os pólens e as gramínias são os principais fatores ambientais responsáveis pela ocorrência das alergias, em particular das alergias nasais, que como outros, provocam o descontrolo do nosso estado de equilíbrio biológico, por via respiratória (boca e nariz).
Os sintomas principais de uma alergia, sentidos por mais de 20% da população portuguesa, são os espirros frequentes, a obstrução das vias respiratórias, ataques de asma e reações cutâneas.
A reação alérgica é a resposta do nosso sistema imunológico a determinadas substâncias conhecidas por antigénios, que podem ser inaladas, ingeridas ou injetadas. Esta resposta imunológica ativa os mastócitos — uma das principais células do sistema imunitário — que libertam a histamina. A interação desta com os tecidos do corpo dá origem a uma reação alérgica.
A histamina, quimicamente designada por 2-(4-imidazolil)-etilamina, é uma hormona tissular libertada no organismo por ação de agentes ou fatores químicos e biológicos como temperatura e energia radiante, provocando vários tipos de reação alérgica nos indivíduos mais sensíveis.
Esta substância, que se encontra largamente espalhada em tecidos animais e vegetais, é um potente vasodilatador e pode ser encontrada em grandes quantidades em vários órgãos, sendo libertada em certos tecidos humanos em resultado de hipersensibilidade alérgica ou devido a inflamação.
A histamina possui intensa e variada atividade biológica sendo extremamente ativa em pequenas doses. Os antigénios ou antígenos, ao reagirem com os anticorpos, libertam histamina, o que também pode ocorrer por ação de agentes e produtos químicos como venenos de insetos e répteis, enzimas e detergentes ou amidinas e guanidinas.
A descarga excessiva de histamina no organismo pode causar espasmo e resultar em asfixia. Além disso, a combinação da dilatação dos vasos com a redução de volume do fluxo sanguíneo pode, no limite, levar ao choque anafilático e colapso. Com o objetivo de neutralizar os efeitos da histamina foi iniciada em França, nos finais dos anos 40, a produção dos populares e hoje conhecidos anti-histamínicos, fármacos que deverão ser administrados de forma moderada pois em doses elevadas produzem sonolência, tonturas, náuseas, irritação gastrintestinal, cefaleias, secura da boca e perturbações da visão.
De entre os vários fatores ambientais conhecidos, que podem desencadear uma reação alérgica, destacam-se a picada de insetos, alguns tipos de alimentos, fármacos, determinados excipientes, metais, ácaros, os animais de estimação, pólens, plantas, materiais sintéticos, bolor e muitos outros.
Os pacientes alérgicos reagem de forma hipersensível a substâncias específicas existentes no meio ambiente, os chamados alérgenos. Para as pessoas alérgicas aos ácaros do pó doméstico, o ponto de partida para os sintomas da alergia é o microscópico ácaro do pó da casa. Trata-se de um coabitante natural e inofensivo para o ser humano, que está espalhado por toda a habitação. A base alimentar principal do ácaro do pó da casa consiste nas escamas de pele humana, que continuamente se vão libertando. Para o seu crescimento e procriação, o ácaro do pó doméstico precisa de um microclima especial com elevada humidade do ar e temperaturas ambiente de aproximadamente 25 °C.
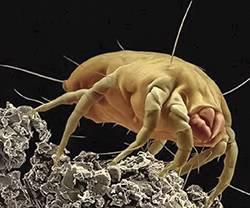
Não são os ácaros em si mesmos que provocam os sintomas alérgicos tão incómodos – olhos lacrimejantes, congestionamento das vias respiratórias, cefaleias, tosse e dispneia –, sintomas que podem dificultar seriamente a qualidade de vida dos pacientes alérgicos, mas sim os alérgenos presentes nos seus excrementos.
De acordo com novas revelações científicas, a utilização de edredões e almofadas com enchimento de penas ou penugem é inofensiva mesmo para as pessoas alérgicas aos ácaros do pó doméstico. Por isso, na compra deste tipo de artigos, as pessoas com suspeitas de sensibilidade aumentada aos alérgenos do pó, devem aconselhar-se e certificar-se de que são cumpridos determinados critérios, nomeadamente que o artigo de roupa de cama é adequado para alérgicos aos ácaros do pó doméstico.
De forma quase impercetível, desde sempre que as alergias são companheiras de percurso do Homem, remontando a 2641 a.C., o primeiro registo conhecido de morte por choque anafilático de um faraó egípcio, desencadeado pela picada de uma vespa. Porém, só na segunda metade do século XX as doenças alérgicas, nomeadamente as respiratórias, começaram a crescer de forma exponencial.
As alergias respiratórias incluem-se no grupo das doenças respiratórias crónicas (CRD), que se caraterizam por afetar as vias respiratórias e outras estruturas pulmonares.
Estima-se que existam atualmente 300 milhões de pessoas em todo o mundo que sofrem de asma e 80 milhões de Doença Pulmonar Obstrutiva Crónica (DPOC). As restantes, sofrem de uma forma ligeira de DPOC, rinite alérgica, passando pela sinusite e pela febre dos fenos, entre outras. É uma doença de evolução lenta e progressiva, caraterizada por uma obstrução brônquica persistente, parcialmente reversível, mas que pode agravar significativamente a qualidade de vida das pessoas. O sintoma mais frequente é a sensação de falta de ar que pode levar a limitações graves de desempenho nas atividades quotidianas.
Segundo os dados estatísticos mais recentes, a DPOC afeta cerca de 800 mil portugueses e constitui a segunda causa de internamento por doença respiratória, conduzindo a graus de incapacidade relevantes e elevada mortalidade.
Entre as crianças, uma em cada três sofre de alergia e estima-se que uma em cada duas pessoas poderá vir a sofrer de pelo menos um tipo de alergia, nos anos mais próximos.
Segundo um estudo epidemiológico realizado pela Sociedade Portuguesa da Alergologia e Imunologia Clínica, 9,3% da população do nosso país sofre de rinite alérgica. Esta carateriza-se pela "inflamação do revestimento nasal causando sintomas como rinorreia, espirros e nariz entupido, na ausência de infeções respiratórias altas". Podem ainda verificar-se outros sintomas "como conjuntivite, prurido nasal, lacrimejo, dores de cabeça e articulações, entre outros".
A rinite alérgica pode ser sazonal ou perene. A sazonal é causada, na maioria dos casos, por pólens, "variando o seu tipo com o clima particular de determinada região geográfica e com as estações do ano". A perene apresenta sintomatologia semelhante, verificando-se, apenas, uma obstrução nasal mais intensa, sendo que os responsáveis por este tipo de rinite são agentes domésticos.
Apesar de os estudiosos ainda não terem descoberto por que razão algumas pessoas são mais propensas a alergias que outras, existem alguns fatores de risco que podem predispor o indivíduo a desenvolver reações alérgicas, como sejam ser do sexo feminino, caucasiano, trabalhar no setor secundário e terciário e ter um histórico familiar associado a alergias.
Foi após a queda do muro de Berlim, e a consequente reunificação da Alemanha, que os cientistas começaram a entender melhor os mecanismos subjacentes ao desencadear das alergias. Eles perceberam que as alergias fustigavam com mais intensidade o mundo mais desenvolvido e mais asséptico. A Alemanha Ocidental era uma sociedade na qual se promovia a higiene, a alimentação cuidada e cuja capacidade de resposta sanitária era melhor que no Leste, uma sociedade em que o ambiente era muito mais poluído e onde a saúde pública era relegada para segundo plano.
Na opinião de Ferraz de Oliveira, um estudioso e especialista em imunoalergologia "a falta de cuidado e o ambiente agressivo a Leste tinham desviado o sistema imunológico das pessoas no sentido da proteção das alergias". Assim que a Alemanha de Leste começou a atingir os níveis de desenvolvimento da Alemanha Ocidental, a incidência da alergias também subiu.
As alergias podem tornar-se muito incómodas e reduzir drasticamente a qualidade de vida dos pacientes, podendo interferir diretamente com o desempenho das atividades diárias. Antes de se pensar num exílio para a terra dos pinguins, os profissionais de saúde dão geralmente alguns conselhos que ajudam a minorar e prevenir a sintomatologia das alergias.
Assim, deve fazer parte das medidas preventivas, arejar a casa diariamente, evitar alcatifas e carpetes, lavar a roupa de cama em água bem quente, evitar peluches no quarto, substituir a vassoura pelo aspirador com filtros, usar produtos antiácaros e uma máscara de proteção durante as limpezas domésticas, precauções estas que poderão ajudar a controlar o volume de ácaros em casa e melhorar a qualidade de vida. Além disso, as pessoas que sofrem de alergias devem abster-se de coabitar com animais de estimação com penas ou pelo.
Também o bolor pode despoletar crises de alergia. Deve, por isso, usar-se equipamento adequado nas casas de banho e nas cozinhas por forma a reduzir os níveis de humidade e evitar a presença de plantas.
Já no que diz respeito à prevenção das alergias nas crianças em espaços abertos, os pais, os professores e os profissionais de saúde deverão trabalhar em conjunto. Nesse sentido, os professores devem retirar da sala de aula materiais e objetos passíveis de causar alergias, como as plantas e os animais, e encorajar as crianças a lavar as mãos após o recreio e a drenarem adequadamente as cavidades nasais.
Uma publicação recente da Global Allergy and Asthma European Network (GA2LEN) sugere que a dieta alimentar também poderá influenciar, e consequentemente prevenir, as doenças alérgicas, particularmente nas crianças.

Os investigadores acreditam que o aumento da incidência das alergias foi demasiadamente célere para ser apenas um problema genético. Os autores do estudo Nutrition and Allergic Disease, coordenado pelo Professor Philip C. Calder, do Institute of Human Nutrition, sugerem que a amamentação até aos 4 meses pode proteger a criança contra alergia à proteína do leite de vaca (até aos 18 meses), reduz o risco do desenvolvimento de dermatite até aos 3 anos) e de asma (até aos 6 anos). Se a criança não puder ser amamentada, os especialistas recomendam um leite com uma fórmula hipoalergénica em combinação com uma dieta não sólida entre os 4 e os 6 meses.
Os investigadores realçam, igualmente, a importância dos componentes da dieta. O consumo de alimentos com antioxidantes, como a vitamina C, E e Selenium, poderão ter um efeito protetor, tal como as gorduras encontradas no leite, manteiga e nos óleos vegetais. Os estudiosos sugerem ainda que o papel dos prebióticos e probióticos parece ser promissor.
Apesar de estarem cientes de que mais estudos terão de ser desenvolvidos, os cientistas estão firmemente convictos de que este poderá ser mais um caminho na prevenção e tratamento das alergias.
Numa época em que as alergias condicionam a vida de milhões de pessoas no seu dia-a-dia, é preciso não desesperar e manter a esperança. Fazer as malas para a Antártica não é uma alternativa, por mais simpáticos que sejam os amigos pinguins.
Existem atualmente várias formas de combater o problema. Os medicamentos mais utilizados para aliviar os sintomas são os anti-histamínicos, a cortisona e a epinefrina. Estes fármacos bloqueiam a ação dos mediadores alérgicos, impedindo a ativação de algumas células e o desencadear do processo de degranulação celular.

Uma outra forma de tratar as alergias é o recurso à imunoterapia específica que consiste na inoculação de doses mínimas da substância a que a pessoa é alérgica, de modo programado e contínuo, até que o organismo deixe de reagir de forma anormal àquela substância (antígeno) e a inoculação do anticorpo monoclonal anti-IgE.
Está também disponível, desde finais de 2014, um outro inovador tratamento, denominado Enzyme Potentiated Desensitization (EPD), que apesar de ainda pouco utilizado, está a ter cada vez mais sucesso.
A técnica consiste na utilização de uma vacina, desenvolvida e aperfeiçoada ao longo dos últimos 30 anos pelo Dr. Len McEwen, usando doses baixas de alérgenos associados à enzima beta-glucuronidase, em ambiente estéril, imediatamente antes da aplicação.
É necessário procurar um especialista para determinar a terapêutica mais adequada a cada indivíduo e seguir as medidas profiláticas, armas essenciais para uma boa defesa contra as alergias.
O teste de alergia é um tipo de exame de diagnóstico que serve para determinar se a pessoa é ou não portadora de algum tipo de alergia de pele, alimentar, medicamentosa ou respiratória.
São habitualmente realizados em ambiente de clínica médica, consultório de alergologista ou dermatologista e hospitalar, sendo recomendado sempre que o paciente apresenta comichão intensa, inchaço ou vermelhidão na pele.
Esses testes podem também ser feitos por meio de exames de sangue que determinam quais as substâncias dos alimentos ou do ambiente que contêm maior risco de provocar alergia.
Teste de alergia no antebraço – deitam-se algumas gotas da substância que se pensa causar alergia no antebraço do paciente, ou fazem-se leves picadas com uma agulha contendo a substância, e aguarda-se 20 minutos para verificar se o paciente faz reação.
Teste de alergia nas costas – Conhecido como teste de alergia de contacto, consiste na aplicação de uma fita adesiva nas costas, com uma pequena quantidade da substância que se julga causar alergia ao paciente e esperar até 48 horas a fim de observar se ocorre alguma reação na pele.
Na presença de quaisquer sinais de alergia, deve ser consultado um alergologista, que poderá identificar os alérgenos em questão e determinar a existência de uma relação causal com o aparecimento dos sintomas. A deteção e identificação de sintomas poderá levar à instituição de uma imunoterapia alérgica (ou dessensibilização), o único tratamento atualmente capaz de modificar a progressão natural da doença alérgica.
A Organização Mundial de Alergia (WAO), em conjunto com as 95 Sociedades Nacionais que a integram, celebraram nos dias 4 a 10 de abril a Semana Mundial da Alergia que teve por tema "Alergia a Pólens – Adaptação às Alterações Climatéricas".
Durante o evento, onde foi relembrado que se a chegada do tempo mais quente traz alegria para a maioria da população, tal não acontece para os que sofrem de alergia aos pólens.
Para esses, a primavera é sinónimo de pingo no nariz, de espirros, lacrimejo e comichão nos olhos, dores de cabeça ou mesmo de falta de ar. De acordo com o Estudo Internacional de Asma e Alergia nas Crianças (International Study of Asthma and Allergies in Childhood – ISAAC) a prevalência de alergia a pólenes em crianças de 13-14 anos é de 22% a nível mundial.
No Dia Mundial da Asma 2016, que é celebrado a 3 de Maio, espera-se que, na sequência de eventos anteriores e outros a decorrer um pouco por todo mundo, sejam debatidos com maior acuidade, o aumento dos níveis de dióxido de carbono na atmosfera e a sua contribuição para o aumento da temperatura, desestabilizando o ciclo biológico de plantas e animais.
Para além de outras, estas alterações contribuem para um aumento da prevalência e da gravidade da doença alérgica polínica a nível mundial, estimando-se que esta tendência se irá manter enquanto as temperaturas continuarem a subir.
A comunidade científica concluiu que as alterações climatéricas contribuem para o aumento de sintomas em doentes alérgicos a pólenes. Verificou-se que os sintomas associados à exposição a pólenes tem vindo a iniciar-se cada vez mais cedo ao longo dos últimos 10 anos.
Mario Sánchez-Borges, médico e presidente da Organização Mundial de Alergia, afirma que "a época polínica começa agora 2 semanas mais cedo que há 10 anos, mas termina na mesma altura. Apesar de cada ano ser diferente, a tendência tem sido a de termos épocas maiores devido ao aumento das temperaturas".
De acordo com as normas emitidas pela Direção-Geral da Saúde (DGS) em agosto de 2015, os profissionais de saúde do SNS, "médicos e/ou enfermeiros, têm o dever de registar as alergias e as reações adversas em cada episódio de internamento, consulta, emergência ou em qualquer outro episódio de prestação de cuidados de saúde, sempre que delas tenham conhecimento, quer estas ocorram associadas à utilização de medicamentos, quer à exposição a agentes farmacológicos."
As ocorrências são registadas no Catálogo Português de Alergias e Outras Reações Adversas (CPARA), de implementação obrigatória em toda a rede do SNS, onde também deverão ser registados, os dados relativos a episódios passados, sempre que os profissionais de saúde, deles tenham conhecimento.
A World Allergy Organization (WAO) estima que as doenças de hipersensibilidade afetem cerca de 30 a 40% da população mundial, sendo que tanto a gravidade como a complexidade destas patologias continuam a aumentar exponencialmente. A nível global, cerca de 200 a 250 milhões de pessoas sofrem de alergias alimentares e mais de 400 milhões, de rinite.
O aumento dramático da incidência e prevalência destas patologias é observado à medida que as sociedades se tornam mais urbanizadas, a poluição ambiental aumenta e o estilo de vida se altera.
As alterações climáticas e a redução da biodiversidade também contribuem para este aumento, que se tem vindo a destacar no grupo das crianças e adolescentes.
Em Portugal, estima-se que mais de 2 milhões de pessoas apresentem alguma patologia alérgica, variando desde formas agudas e crónicas, a quadros clínicos ligeiros a muito graves ou até fatais e cujas manifestações podem surgir em qualquer idade.
ARTIGO
Autor:
Tupam Editores
Última revisão:
28 de Novembro de 2024
Referências Externas:
RELACIONADOS
Ver todos

DOENÇAS E TRATAMENTOS
VARIANTES DO SARS-CoV-2 QUE SUSCITAM NOVAS PREOCUPAÇÕES


DOENÇAS E TRATAMENTOS
ORIENTAÇÕES E RECOMENDAÇÕES PARA O PACIENTE OBESO
DESTAQUES
Ver todos

MEDICINA E MEDICAMENTOS
O DESAFIO DAS DOENÇAS EMERGENTES E REEMERGENTES


DIETA E NUTRIÇÃO

