O corpo humano tem no seu sistema imunitário um complexo, mas organizado, processo de proteção contra ameaças internas e externas ao organismo. Uma parte desse meio é o sistema linfático, composto por uma série de vasos com circulação unidirecional, sobreponíveis à circulação venosa, que recolhem a linfa das diferentes regiões corporais e conduzem a dois ductos linfáticos.
Uma função importante do sistema linfático é assegurada pelos nódulos ou gânglios linfáticos, que contêm linfócitos (um tipo de leucócitos ou glóbulos brancos), responsáveis pela filtragem da linfa que está em circulação. Os gânglios linfáticos localizam-se no pescoço, axilas, tórax, abdómen e virilhas.
O sistema linfático é ainda composto pelas amígdalas, baço e timo, que também contribuem para o papel de defesa do organismo.
A principal função do sistema linfático é manter o equilíbrio de líquidos e proteínas no organismo. Este equilíbrio, contudo, é por vezes perturbado, podendo originar uma variedade de doenças e distúrbios mais ou menos complicados.
Linfoma é o termo genérico para designar os carcinomas (tumores malignos) que se desenvolvem no sistema linfático. O prefixo "linfo" indica a sua origem a partir da transformação de um linfócito, e o sufixo "oma" deriva da palavra grega que significa tumor.
Em Portugal são diagnosticados cerca de dois mil novos casos por ano, e ainda que seja uma patologia complexa, por existirem muitos tipos de linfoma – com diferentes evoluções clínicas e tratamentos –, é um tumor com bom prognóstico de cura.
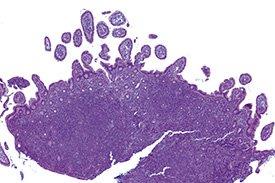
O linfoma: tipos, sintomatologia e diagnóstico
Os linfomas são tumores dos linfócitos – as células mais comuns do sistema imunitário. São, portanto, neoplasias do sistema imunitário.
Ainda que, na maioria dos casos, não se conheça a sua causa, estão identificados alguns fatores etiológicos nalguns tipos específicos de linfoma. É o caso de certas infeções virais e bacterianas, a história familiar, situações de imunodeficiência (congénita ou adquirida), algumas doenças autoimunes e inflamatórias e a exposição a alguns elementos tóxicos ambientais.
Existem essencialmente duas categorias principais de linfomas: o linfoma de Hodgkin (também conhecido como Doença de Hodgkin, em homenagem a Thomas Hodgkin, que o descreveu pela primeira vez em 1832), e o linfoma não-Hodgkin (LNH).
O linfoma de Hodgkin caracteriza-se pela presença de um tipo particular de células cancerosas, as células de Reed-Sternberg, que provocam uma reação inflamatória desmesurada ao seu redor ao desregular a resposta imunitária das células normais.
Dado que o tecido linfático está presente em diversas regiões do organismo, a doença de Hodgkin pode ter origem em praticamente qualquer parte do corpo. Pode ocorrer num único nódulo linfático, num grupo de nódulos linfáticos ou ainda noutras partes do sistema linfático, como a medula óssea ou o baço.
Este tipo de tumor, quando se dissemina, fá-lo de forma relativamente ordenada, começando geralmente nos nódulos da linfa e tende a espalhar-se de uma maneira razoavelmente previsível, movendo-se de uma parte do sistema linfático para outra. É mais comum no adulto jovem, tendo posteriormente outro pico de incidência no idoso, sendo que nesta faixa etária é mais difícil conseguir-se a remissão.
O linfoma não-Hodgkin tem origem no sistema linfático e geralmente está restrito aos tecidos linfoides e baço, mas pode disseminar-se por todo o organismo. Representa um grupo de linfomas distintos, baseados nas características das células malignas. Existem dezenas de LNH diferentes mas, de forma geral, podem classificar-se os LNH em linfomas indolentes (considerados de evolução mais lenta e crónicos) e os linfomas agressivos (de evolução mais aguda, mas que são curáveis).
Podem surgir em qualquer idade, mas afetam sobretudo pessoas mais idosas, e são mais prevalente em homens do que em mulheres.
Nos países desenvolvidos, ainda por motivos desconhecidos, a incidência de LNH tem vindo a aumentar progressivamente ao longo dos últimos 50 anos, principalmente entre idosos e em pessoas infetadas pelo vírus da imunodeficiência humana (HIV).
Se o número de casos continuar a aumentar à taxa atual, prevê-se que em 2025 a sua incidência seja semelhante à do cancro da mama, do cólon, do pulmão e da pele.
No que diz respeito à sintomatologia dos linfomas, a maioria dos sintomas não são exclusivos, ou seja, podem aparecer noutras doenças. Em alguns casos a doença até é descoberta durante um exame médico "de rotina" ou enquanto o paciente está sob tratamento de uma condição não relacionada.
Seja como for, deverá consultar um médico se tiver: aumento de dimensões dos gânglios no pescoço, axilas e/ou virilhas; febre sem motivo aparente; suores noturnos intensos; fadiga severa; perda de peso sem razão; abdómen inchado ou sensação de enfartamento; lesões da pele com ou sem comichão; dor abdominal, torácica, óssea ou de cabeça; tosse, dificuldade em respirar, entre outros.
Em doentes com história clínica e exames suspeitos deste tipo de tumor, a fim de diagnosticar a doença e perceber quais as regiões ganglionares afetadas, e se de facto se trata de um linfoma, realizam-se exames específicos, como por exemplo exames de sangue detalhados e de urina; biópsia ao gânglio aumentado (deve ser feita uma biópsia que retira todo o gânglio) – biópsia excisional – uma vez que a simples biópsia por aspiração de células no gânglio não permite obter quantidade suficiente para que o anatomopatologista consiga diagnosticar o linfoma; biópsia à medula óssea – o médico utiliza uma agulha para colher amostras de osso e medula, com recurso a anestesia local (mielograma); exames radiológicos como a TAC; e exames de medicina nuclear como o PET.
O estadiamento é o processo pelo qual se avalia a extensão do linfoma aos vários órgãos e sistemas. A informação obtida pelo processo de estadiamento determina o estádio da doença, e permite tomar decisões terapêuticas e conhecer melhor o seu prognóstico.
Tratamento e prognóstico da doença
Hoje em dia muitos linfomas podem ser curados ou controlados eficazmente.
O linfoma de Hodgkin representa cerca de 25 por cento dos casos, sendo que mais de 80 por cento dos doentes pode esperar a cura com os tratamentos atuais. O linfoma não Hodgkin B difuso de grandes células tem uma taxa de cura superior a 60 por cento. Alguns subtipos não são curáveis, mas são compatíveis com sobrevivências muito longas.
As múltiplas formas de tratamento dos linfomas baseiam-se, essencialmente, na administração de medicamentos citostáticos (quimioterapia), associados ou não à utilização de Raios X de alta energia (radioterapia).
Atualmente é utilizada uma classe relativamente nova de substâncias, os anticorpos monoclonais, também conhecidos por imunoterapia, cujo desenvolvimento é um dos maiores avanços do tratamento do LNH nos últimos anos.
O objetivo do tratamento com anticorpos monoclonais é destruir as células do linfoma de modo programado, sem causar dano aos outros tipos de células do organismo. É normalmente administrado em combinação com a quimioterapia, embora possa ser aplicado isoladamente em algumas circunstâncias.
Para alguns casos a cura do linfoma pode exigir um transplante da medula óssea. Este transplante consiste na aplicação de doses elevadas de quimioterapia ao organismo para destruir a medula óssea, seguindo-se a transplantação de células dendítricas (as células primárias formadas na medula) do dador, que irão restaurar a medula óssea do doente.
O transplante pode ser de duas naturezas: autólogo – o dador de medula é o próprio doente – as células estaminais são colhidas antes da aplicação de quimioterapia, e reimplantadas de seguida; ou alogénico – as células estaminais a transplantar são doadas por um dador, que pode ser ou não um familiar, desde que seja compatível.
O LNH conta ainda com outra opção alternativa de tratamento: a radiação sistémica, que consiste na injeção de um radiofármaco que percorre todo o organismo para localizar as células de linfoma e destruí-las.
A eficácia da terapia depende da idade do paciente e da extensão (estádio) da doença. Um número elevado de doentes obtém a cura após o tratamento inicial. Para a pequena percentagem que apresenta recidiva da doença, um segundo tratamento com radioterapia ou quimioterapia é, geralmente, bem-sucedido. Esses doentes podem curar-se ou apresentar longos períodos sem a doença após o segundo tratamento.
Independentemente do tipo de linfoma, o tratamento é sempre orientado por um hematologista clínico devendo o doente continuar a ser seguido na consulta de hematologia, e a realizar exames regulares de sangue e de imagem.
O diagnóstico de linfoma pode provocar uma resposta emocional profunda nos doentes, membros da família e amigos. Negação, depressão, desespero e medo são reações comuns.
O não entendimento do que aconteceu, o desconhecido, e o que acontecerá a seguir são temas que os pacientes devem discutir a fundo, e frequentemente, com a família, e com médicos e enfermeiros. Todas as dúvidas, seja sobre o tipo de tratamento, os efeitos secundários, e perspetivas de remissão devem ser expostas ao médico, que as esclarecerá.
Os problemas e reações devem ser discutidos com os profissionais de saúde, que compreendem a complexidade das emoções e as necessidades especiais daqueles que convivem diariamente com o linfoma. Acima de tudo, o doente deve perceber não está só!














