Dor abdominal intensa, gases, náuseas e vómitos são sintomas de doença gastrointestinal – um dos transtornos mais comuns em todo o mundo. Na origem de cerca de quarenta por cento das consultas médicas, as doenças gastrointestinais são responsáveis por um elevado absentismo laboral e consequente quebra de produtividade. Uma das que maiores custos implica – devido à diversidade de medicamentos utilizados no seu tratamento e às hospitalizações que origina –, é a úlcera péptica, também conhecida por gastroduodenal.
Em Portugal a úlcera péptica afeta um em cada oito indivíduos em idade adulta, sendo responsável pela morte de mais de quatro mil por ano, de acordo com dados do Instituto Nacional de Estatística. Ainda que a sua incidência na população tenha diminuído nas últimas décadas, à medida que o país envelhece aumenta o número de casos, assim como as complicações que lhe estão associadas. O facto de mais de oitenta por cento dos óbitos ocorrerem no grupo etário com mais de 65 anos só confirma a tendência.
A úlcera péptica pode surgir em qualquer parte do trato gastrointestinal. Quando a ferida ocorre na camada de revestimento interno – chamada mucosa – do esófago, é designada por úlcera esofágica, quando ocorre no estômago designa-se por úlcera gástrica, e quando surge na primeira porção do intestino delgado denomina-se úlcera duodenal.
Habitualmente, as úlceras não apresentam mais de um ou dois centímetros de diâmetro. Cerca de dez por cento da população sofrerá de uma ao longo da vida, podendo tornar-se crónica, desaparecer e reaparecer em diferentes períodos, tal não significando que seja uma doença de longa duração ou incurável, como anteriormente se acreditava. Enquanto a úlcera gástrica afeta mais frequentemente os indivíduos com mais de 50 anos, a úlcera duodenal – mais frequente –, surge sobretudo em pessoas na faixa etária dos 20 aos 40 anos, com maior incidência no sexo masculino.

Durante muito tempo os especialistas acreditavam que a úlcera péptica se desenvolvia em resultado da ação do ácido clorídrico nas paredes do estômago e do duodeno, provocando lesões devido à corrosão. Atualmente sabe-se que a doença se manifesta quando se estabelece um desequilíbrio entre os fatores agressores e protetores da mucosa gástrica/duodenal.
Muitos outros mitos foram sendo desmontados nas últimas décadas, à medida que os estudos da doença gastrointestinal evoluíam, alterando os métodos de diagnóstico e o próprio tratamento da doença. Descobriu-se que os ácidos não eram os únicos responsáveis pelo aparecimento das úlceras, havendo outros fatores envolvidos. O verdadeiro vilão, que está na origem de oitenta a noventa por cento das úlceras, é chamado helicobacter pylori (HP).
Trata-se de uma bactéria que penetra as células que revestem o estômago e o duodeno, alterando o equilíbrio do meio nessa área como forma de se proteger. Através da segregação de enzimas, que neutralizam os ácidos gástricos, a bactéria consegue sobreviver e, durante esse processo, lesiona as barreiras de proteção das células que se veem afetadas pelas secreções digestivas, causando as úlceras.
A identificação da bactéria revolucionou a forma como se passou a analisar a doença ulcerosa. O papel antes atribuído a outros fatores considerados os principais agentes causadores da doença, como a comida escessivamente condimentada, excesso de stress ou deficiente alimentação, passaram a ser os responsáveis apenas pelo seu agravamento ou para tornar mais evidentes os sintomas de úlcera já existente.
O vilão da história infeta mais de metade da população
É em 1982 que, perante o ceticismo geral da comunidade científica sobre a existência de bactérias no ambiente ácido do estômago, James Marshal decide provar a sua teoria, ingerindo as bactérias contidas num tubo de ensaio. A proeza deste médico gastroenterologista australiano custou-lhe uma úlcera gástrica, que logrou curar através de antibióticos, mas valeu-lhe o prémio Nobel da Medicina, decorridos 20 anos após a descoberta da helicobacter pylori.
Durante quase um século os médicos, que acreditavam que a úlcera péptica se desenvolvia devido a outros fatores que não a HP, aconselhavam aos seus doentes uma dieta rigorosa, não irritante para o estômago, assim como bastante repouso. Quando, mais tarde, passaram a incluir o ácido gástrico na lista, as úlceras começaram a ser tratadas com antiácidos. Fazia parte da terapêutica o consumo de leite e produtos lácteos, na medida em que existia a convicção de que poderiam neutralizar a secreção ácida, favorecendo a cicatrização das úlceras.
A importância da HP na origem da doença ulcerosa péptica ficou demonstrada, dado que a sua eliminação altera a evolução natural da doença. O declínio da incidência da bactéria nos países industrializados parece estar associado a uma menor propensão de úlceras na população em geral.
De acordo com a Organização Mundial de Saúde, cerca de cinquenta por cento da população mundial poderá estar infetada com a HP. Trata-se de uma infeção adquirida em idades muito jovens que persiste durante toda a vida, causando, em algumas pessoas, gastrite crónica. Mas nem todos padecem de úlceras: em vinte pessoas infetadas apenas uma ou duas contraem a doença.
Os investigadores ainda não têm certezas sobre a forma como a bactéria se torna patogénica, embora se acredite que interage com a lesão da mucosa devido ao uso prolongado de anti-inflamatórios não esteroides (AINEs) e do tabagismo. De entre os anti-inflamatórios responsáveis pelo aparecimento das úlceras destacam-se a aspirina e o ibuprofeno, que inibem a produção das prostaglandinas, conhecidos como agentes protetores do estômago e do duodeno. A introdução de novos medicamentos, menos agressivos para a mucosa gastroduodenal, contribuiu para a redução significativa do número de casos com doença ulcerosa.
O modo de transmissão da bactéria também gera controvérsia, especulando-se sobre alguns fatores de risco como a água contaminada, alimentos, ou as fezes, sendo o meio familiar, as escolas e infantários ambientes propícios à propagação da HP. No entanto, em algumas pessoas surgem estirpes mais virulentas de HP, que ocasionam a úlcera. Por isso, é provável que a infeção dependa das características da pessoa infetada, do tipo de HP e de outros fatores ainda desconhecidos ou sobre os quais ainda não há evidências concretas, como o contacto boca a boca.
Por não se conhecer com clareza a forma de transmissão da bactéria, a prevenção resulta mais difícil, embora os investigadores estejam otimistas quanto ao desenvolvimento de uma vacina para a combater.
Também não há dados científicos que comprovem que alimentos como o café, leite, álcool, condimentos e refrigerantes, assim como causas psicológicas, contribuam para o desenvolvimento da úlcera péptica. No entanto, algumas doenças que provocam stress fisiológico, ou seja, alterações do funcionamento normal do organismo perante situações de saúde graves, como infeções do sangue ou queimaduras extensas que impliquem longas hospitalizações, podem levar ao aparecimento das denominadas úlceras de stress para cujo desenvolvimento a HP não contribuiu. Em outras situações, tumores cancerosos do estômago ou do pâncreas podem ocasionar as úlceras.
Sintomas, diagnóstico e tratamento
O sintoma mais frequente é a dor na região do estômago, que pode alastrar para as costas e manter-se durante semanas, variando conforme o tipo de úlcera. Se a dor é desencadeada ou se acentua com a ingestão de alimentos, trata-se de úlcera duodenal. Quando os alimentos ou antiácidos atenuam a dor, só voltando a manifestar-se duas ou três horas após as refeições ou durante a noite, está-se na presença de úlcera gástrica.
Outros sintomas como náuseas, pirose, eructação, vómitos e flatulência, poderão surgir e ser mais frequentes em certos períodos do ano, como no outono e primavera. Algumas pessoas são assintomáticas ou desenvolvem apenas um sintoma muito ligeiro, sobretudo doentes com idades mais avançadas. Mas, por vezes, as manifestações iniciais podem evoluir para complicações mais graves, como hemorragias, que podem causar fadiga e anemias, particularmente nas mulheres em idade fértil e nos idosos.
Nesta situação a cor e o odor das fezes podem ficar alterados (melenas) ou, em casos mais graves, podem surgir vómitos nos quais se pode identificar o típico sangue semelhante a borras de café (hematemese). Outra das complicações inclui a obstrução causada pelos alimentos que tentam passar do estômago para os intestinos. Mais grave ainda pode ser a perfuração que atinge as paredes do estômago ou do duodeno, provocando dores intensas que obrigam a hospitalizações de emergência e, em alguns casos, tratamento cirúrgico, com potencial risco de infeção e choque.
O prognóstico de uma úlcera não complicada é positivo devido à eficácia dos atuais medicamentos. No entanto, embora as úlceras duodenais não degenerem em cancro, cerca de três por cento das gástricas podem evoluir para tumores, sobretudo as crónicas que não foram sujeitas a tratamento.
Perante um quadro sugestivo de úlcera péptica, o médico pode solicitar ou não exames complementares para avaliar se existe a infeção por HP. Caso exista, o tratamento pode ser iniciado sem necessidade de exames mais invasivos.
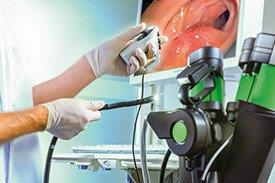
O exame principal é a endoscopia digestiva alta (EDA). Este permite ao médico visualizar a úlcera, confirmando ou não o diagnóstico, ao mesmo tempo que possibilita a recolha de material de biopsia para análise. A biopsia é importante para a deteção de eventual tumor, sobretudo nos casos de úlcera gástrica. Outro exame útil a realizar poderá ser a radiografia contrastada do tubo digestivo.
No caso de se confirmar a infeção por HP como causa da úlcera, a forma mais eficaz de a combater consiste na aplicação, durante duas semanas, o que se conhece como tripla terapia. Esta implica a utilização de antibióticos para a erradicação da bactéria, os supressores da secreção do ácido e os protetores do revestimento gástrico. Para reduzir os ácidos estomacais pode recorrer-se aos bloqueadores H2 (cimetidina, ranitidina, famotidina, nizatidina) ou aos inibidores da bomba de protões (omeprazol ou lansoprazol). Para proteger a mucosa gástrica e facilitar a cicatrização, o médico pode recomendar o sucralfato e o bismuto coloidal. Também os antiácidos fazem parte da terapêutica para alívio de alguns dos sintomas.
Quando as úlceras são originadas por AINEs impõe-se a suspensão da sua toma, mantendo a terapêutica, com exceção dos antibióticos, uma vez que a HP não é a causa da doença.
A cirurgia apenas é indicada quando surgem complicações das úlceras ou quando não respondem aos tratamentos pois, por vezes, podem não cicatrizar ou mesmo reaparecer.
Apesar de não se aconselhar nenhum tipo de dieta específica aos doentes, a dietoterapia desempenha um papel fundamental, tanto no tratamento, como na prevenção da úlcera péptica.
Cuidados nutricionais na úlcera péptica
O principal objetivo da dietoterapia é recuperar e proteger o revestimento gastrointestinal, melhorando a digestão e aliviando a dor, e ainda contribuir para um estado nutricional satisfatório.
A distribuição de calorias nos doentes com úlcera péptica deve ser normal, com valores que variam entre 50-60 por cento de hidratos de carbono, 10-15 por cento de proteínas, e 25-30 por cento de lípidos, com o valor total de energia suficiente para manter ou recuperar o estado nutricional.
Para acelerar o processo de cura, além de proteína, podem contribuir micronutrientes tais como zinco, que é essencial para manter a função do sistema imunitário, como resposta ao stress oxidativo, e para curar feridas; o selénio pode reduzir complicações infecciosas e melhorar a cicatrização, e a vitamina A pode ser utilizada como suplemento, se bem que as doses elevadas não promovem a cura e o consumo excessivo pode ser tóxico.
Os doentes com úlcera péptica devem fazer igualmente uma dieta rica em fibras (20-30 g /dia, de acordo com a OMS) pois as fibras atuam como tampões, reduzem a concentração de ácidos biliares no estômago e o tempo de trânsito intestinal com menor distensão abdominal, diminuindo assim o desconforto e a dor.
Uma vez que a HP desempenha um papel crucial na patogénese da gastrite e da úlcera péptica em adultos é importante a introdução de probióticos pois estes possuem agentes terapêuticos contra a bactéria. Estudos em humanos indicam que não só melhoram a taxa de eliminação no tratamento contra a HP, mas também são úteis para diminuir a carga bacteriana e provavelmente melhorar os sintomas dispépticos. A não esquecer também a vitamina C dados os efeitos importantes na erradicação das bactérias.
Para além dos alimentos ingeridos, convém que o doente faça as refeições de forma regular, evitando os elementos que lhe provocam os sintomas, como bebidas com cafeína ou alimentos muito ácidos ou condimentados. As bebidas alcoólicas não são convenientes, dado que podem agredir a mucosa do estômago e dificultar a cicatrização. Da mesma forma o cigarro deve ser eliminado, pois não apenas agrava a doença, como é um dos fatores que pode provocar recidivas.
Embora nos países desenvolvidos a incidência de HP não seja considerada um problema de saúde pública, como ocorre nos países mais pobres, Portugal não está incluído nesta regra padrão, apresentando uma taxa bastante alta de infeção pela bactéria. Em algumas faixas etárias, particularmente na população com mais de 50 anos, a infeção chega aos 90 por cento, sendo que metade das crianças com 10 anos já está infetada.
Da mesma forma, Portugal é um dos países europeus onde mais se morre por úlcera gástrica ou complicações a ela associadas e, apesar de a HP não ser a única responsável pelas doenças do aparelho digestivo, sabe-se que, para além das úlceras, poderá ser um fator de risco para as gastrites e até mesmo para o cancro do estômago que se encontra entre as principais causas de morte entre os portugueses. Este é um dos motivos que deve fazer refletir, não apenas os decisores políticos ou as autoridades de saúde, como também cada um de nós, evitando comportamentos de risco e não negligenciando os sintomas que possam indiciar algum transtorno gástrico.
Pode não haver certezas a nível da prevenção da HP, mas isso não implica que a doença ulcerosa não se possa prevenir e tratar com cuidados médicos adequados e atempados por forma a que mais tarde não se venha a lamentar as suas sequelas.